
社会課題解決の現場で働く方々からお話を伺い、その内容をインタビュー記事として発信するWebメディア「ソーシャルウォーカー(Social Walker)」。市⺠活動やソーシャルビジネスに焦点を当て、事業内容や背景にある社会課題、行政だけでは課題が解決されない理由などを独自インタビューを基に発信しています。
第7回目は、「NPO法人 膠原病・リウマチ・血管炎サポートネットワーク」の代表理事である大河内 範子さんにお話を伺いました。

“難病”と聞くと何が思い浮かぶでしょうか。大部分の人にとっては馴染みがなく、難病がどのようなものか、患者やその家族がどのような困難を抱えているか、あまり知られていないのが現状ではないでしょうか。
多くの難病に共通して、最初は外見からは分かりにくい症状として表れることや、疾病に応じて様々な症状があり、日によって症状や体調に変動が生じる場合があることから、患者が必要とする支援を社会の中で十分に受けることは難しい状況があります。「膠原病・リウマチ・血管炎サポートネットワーク」では、難病のうち免疫性疾患をもつ人やその家族等の交流を通じた心理・社会面の支援活動や、イベント開催などによる疾患啓発活動に取り組んでいます。
団体紹介

| 名称 | NPO法人 膠原病・リウマチ・血管炎サポートネットワーク |
| 公式HP | https://www.rheumatic-disease-community.org/ |
| 事務所所在地 | 〒141-0031 東京都品川区西五反田1丁目26-2五反田サンハイツビル911 |
| 問合せ先 | info@kosapo.org |
| 事業内容 | ・膠原病、リウマチ性疾患、血管炎をはじめとした身体疾患をもつ患者やその家族に対する心理社会的支援事業 ・上記の身体疾患に関する情報提供事業、調査研究事業、啓発事業 |
今回お話を伺った人

大河内 範子(おおこうち のりこ)さん
「特定非営利活動法人 膠原病・リウマチ・血管炎サポートネットワーク」代表理事
■プロフィール
心理学博士 Ph.D./臨床心理士、公認心理師/結節性多発動脈炎(膠原病/血管炎)
精神病院、精神科クリニック、スクールカウンセラー、大学非常勤講師など。
2022年に「NPO法人膠原病・リウマチ・血管炎サポートネットワーク(KOSAPO)」代表理事就任。
――大河内さん、本日はどうぞよろしくお願いします。
大河内さん:よろしくお願いします。
交流を通じた相互支援を、免疫性疾患に悩むすべての人へ
――はじめに、「膠原病・リウマチ・血管炎サポートネットワーク」の活動概要を教えていただけますか。
大河内さん:膠原病関連疾患、リウマチ系疾患、血管炎症候群をはじめとした身体疾患をもつ方の支援に取り組んでいます。SNS、HPを通じた疾患啓発活動やイベント開催、患者・患者家族・医療従事者・その他の専門家との協働による患者市民参画研究(PPI)の推進にも取り組んでいます。
――「膠原病」「リウマチ」「血管炎」の3つを団体名に盛り込んでいるのは何か理由があるのでしょうか。
大河内さん:団体として、“排除される人が出ないこと”をとても意識しています。どれも免疫性疾患という括りで、症状が近かったり重なったりすることが多くあります。どれかに絞ることで、患者の方が「自分は違う」と感じてしまい支援が行き届かないことや、医師・専門家が介入しづらくなることを避けたいと考えました。国の指定難病になっていない難病もあり、民間団体として誰も取りこぼさない支援を行いたいと思っています。
――「膠原病」「リウマチ」「血管炎」はそれぞれどのような違いがあるのでしょうか。
大河内さん:患者さんによって症状や重症度、経過は異なるため一概には言えませんが、症状としては発熱・倦怠感などの全身症状や発疹などの皮膚症状、関節痛、筋肉痛、体重の減少などが挙げられます。
また、疾患の違いについては大まかではありますが、図のように表現されます。
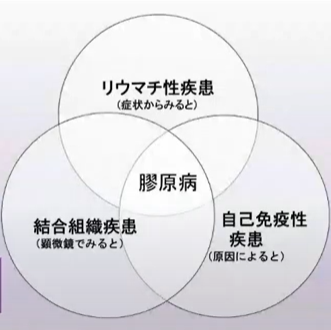
3つが重なるところに『膠原病』があり、「リウマチ性疾患」に『リウマチ』が入ります。『血管炎』は、「自己免疫性疾患」のうち、血管のどこかに炎症が起こる場合が該当します。血管炎症候群は2000年以降に診断基準が確定した疾患で、大中小の血管の壁に慢性的な炎症が起こることにより、多様な症状が起こる病気です。
――事業内容に記載されている心理社会的支援事業とは、具体的にどのようなことをされているのでしょうか。
大河内さん:現時点での活動としては、品川区の活動助成採択事業として膠原病の患者さんを対象にした「交流会」を開催しています。また、東京都では、子供が輝く東京・応援事業の一環として、膠原病の親子並行交流プログラム「みらいプログラム」の実現にも取り組んでいます。発症した子どもに対して自立へ向けた成長過程での支援を行うとともに、子どものケアをする保護者に対する支援も行っています。
――大河内さんが事業を立ち上げるきっかけとなった原体験はございますか。
大河内さん:私自身子どもの頃に膠原病を発症し、生死をさまよいました。当時はまだ治療法が今ほど充実しておらず、病院で大部屋の闘病仲間たちと情報交換をして支え合いながら、医師・看護師・薬剤師の方々と自分の症状についてよく話し合うことで、周囲の力を借りながら病気と向き合う経験をしました。そうした経験が、今の活動に繋がっていると思います。
今のNPO法人は、2013年に膠原病仲間と発足した膠原病サポートグループが前身です。膠原病サポートグループでは、患者同士が対話する交流会を10年ほど行っていましたが、医師や仲間たちが背中を押してくれたことをきっかけに、法人化した方が活動しやすいと思い2022年にNPO団体として登録しました。
日本にも、患者・患者家族・医療者・研究者が同じ目線で取り組むPPIを
――活動の背景には、どのような社会課題が挙げられますか。
大河内さん:医学の進歩とともに身体疾患をもちながら病院を出て社会生活を送れる人が増えてきました。しかし、社会に戻ると一気に周囲の助けがなくなります。難病によって困難を抱えていても、見た目は元気に見えてしまうことが多く、自身の状態や病気について説明をしたくても言葉にするのが難しいため、周囲の理解を得づらいです。難病についての理解を広めることや、社会に戻った後も患者同士で情報交換できる場が必要だと思います。
また、厚生労働省は2018年からPPI(研究への患者市民参画)の重要性について発信し始めていて、難病研究にもPPIが用いられていますが、今の日本では患者がゲストとしてコメントをするだけの形で進むことが多いように思います。かえって患者主導で始めたPPIでは一方的な医師批判のようなものもあり、医学的な意見を取り入れた包括的な内容になっていない場合もあります。
一方、海外では『Co-production(共同創造)』で課題解決に取り組む流れがどんどん生まれています。患者が自分たちにとって必要な研究のテーマを提案し、医療者、研究者、患者、患者家族が対等な立場で協力して研究が進んでいくのです。例えば、アメリカに「Vasculitis Foundation」という団体がありますが、“私たちの妊娠・出産はどうしたらいいの?”という患者発案のテーマで研究が行われ、それがアカデミックな場で発表されています。私たちはここで作られたハンドアウトの翻訳を研究者にリクエストし、患者会と医療従事者との協働によって日本版の「妊娠出産ハンドアウト」を作成しました。

https://www.vas-mhlw.org/news/items/docs/20230825094513.pdf
もちろん様々な形があって良いと思いますが、私たちは研究に関わる人々が対等な立場で課題解決に取り組むPPIの事例を日本にも増やしたいと考えています。患者・研究者、双方の意識が少しずつ変わって、日本でも先進的なPPIの事例が生まれるようになると嬉しいです。
――社会に戻った際の支援としては、具体的にどのようなサポートや理解が必要とされますか。
大河内さん:支援については個別性があり過ぎてまとめるのが難しいですが、団体で行った患者の困りごとに関するアンケートがあるので、参考になるかと思います。
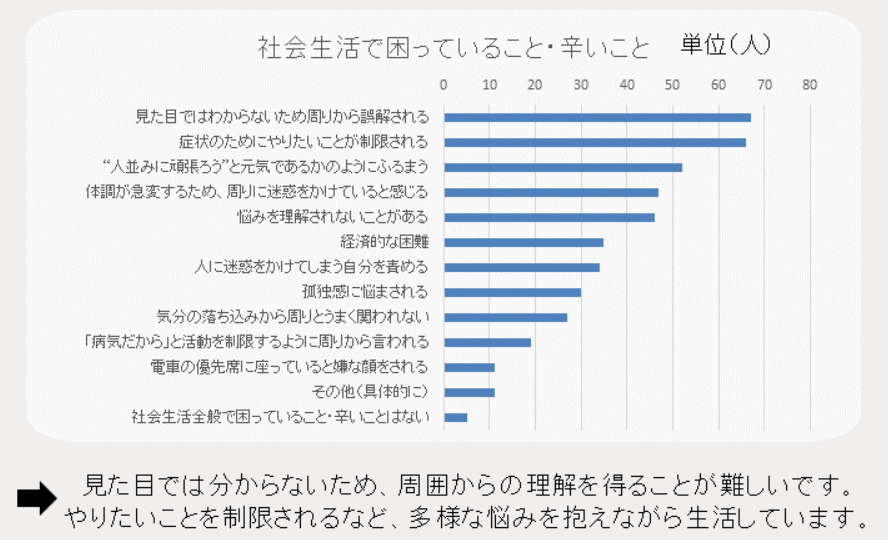
出所:アンケート調査「わたしたちの”困った”を伝えよう」ー全体アンケート結果ー
また、求められる理解としては、概念として病気の知識を持ってくれることももちろん嬉しいですが、接する患者個人をよく知ってもらえたらありがたいなと思います。
――課題の解決にあたり、行政だけでなくNPOなど民間の力が必要になるのはなぜでしょうか。
大河内さん:行政の活動は定められた枠組みの中で行う必要がありますが、現代的、個別的な課題に目を向けて臨機応変な活動を行うためには、「既にあるもの」よりも「0から作り上げる」必要が出てきます。
また、運営のみならず、倫理的にも偏りのない活動を行うためには、非営利の団体に各分野の専門家が集い、所属団体や所属組織、肩書きの壁を超えて協働し、多くの方に見守っていただきながら活動することが必要だと考えています。
――定められた枠組みの中では対応できていない部分について、具体的な例がありましたら教えてください。
大河内さん:国が指定する難病の対象疾患が増えた一方で、軽症の方は対象から外れてしまい、助成が受けられなくなることで十分な治療が受けられなかったり、貧困問題にも直結してしまったりしています。
医療側の限界としては、保険点数が付く範囲でしか対応ができないため、入院や通院以外の日常で辛くなった際のケアが困難です。日本では心理専門家が医療を超えて診ることができないので、社会の中に心理支援がありません。また、難病患者が精神科や心療内科を受診しても、医師が疾患について詳しくないために抗不安薬の処方のみで終わってしまい、うまく機能していないケースが多くあります。そうした時、専門家も絡んで活動を行いやすいNPOでのサポートグループが、心理社会支援を担えるといった側面があります。交流会を通し「治らない疾患だけど、どうやって生きていこうか」という知恵の共有や情報交換などが心理社会面のサポートとして有効だと感じます。
活動は、各々の得意分野で“できる時に・できる人が・できることを”
――活動をする上で最も大切にしていることは何でしょうか。
大河内さん:「肩書ではなく多様性でつながり、特技を持ち寄る」「全ての人が楽しいと思えることをする」その二つを大切に活動しています。
特に、楽しいと思えなくなったらやめられる柔軟性を大事にしています。体調の波や生活の変化をおしてまで、無理して活動を行う必要はありません。できる時に、できる人が、できることを。それを許容できる団体であり続けることが大事だと思っています。
――今後の活動方針や新しく取り組みたいことなど、具体的な展望がありましたらお教えください。
大河内さん:私たち患者側から、懸命に治療や研究に取り組む医療者・研究者・企業をエンパワーメントしていきたいなと思っています。
国際会議に出席した際、出席しているアジアの医師のほとんどが日本人でした。日本の医師や研究者は、とても懸命に学び、私たちの治療について奔走してくれています。難病なんてならない方が良いですが、発症してしまった者としては、日本で治療を受けられることが幸運なことなのだと実感しました。その方々を患者側が支えることで、日本の医療はより飛躍的に進んでいくと考えています。
――最後に、今ニュースとして特に発信したいことはありますか。
大河内さん:昨年5月にはインドネシアの団体とつながり、11月にはアメリカリウマチ学会で医療者や患者団体とつながりました。学会では、日本の団体では初めてとなる患者会ブースの出店や、自身のストーリーも交え団体設立の報告をプレゼンし、日本のPPIの現状と可能性についての紹介を行いました。
また、学会の開催前には、世界的なリウマチ系疾患の権威であるピーター マイケル先生等との交流会もありました。日本での団体運営をどのようにして活動を広げ、資金確保していくのが良いかといった助言をいただき、世界で行われる研究に日本が参入しづらい現状の中、コラボの可能性を作ることもできました。国内はもちろん、海外の団体ともつながることで、より多くの情報を取り入れて、啓発や医療の促進につなげています。


「NPO法人 膠原病・リウマチ・血管炎サポートネットワーク」を支援する方法
大河内さん:病気をもつ方やそのご家族、困難を感じている方からは会費をいただかずに運営を行っているため、寄付金によるご支援をお願いできると助かります。
また、ご自身の専門性や特技を活かし、ボランティアとして共に活動をしてくださるメンバーも募集しています。例えば、医療専門家、広報や事務の経験者、学生さんなど、一緒に活動していただける方は是非ご連絡ください。柔軟に動く、展開の早いことがある組織なので、すぐにメールを返信できる方が望ましいです。
発病の機構が明らかでなく、かつ、治療方法が確立していない希少な疾病であって、当該疾病にかかることにより長期にわたり療養を必要とすることとなるものをいう。
※難病の患者に対する医療等に関する法律(難病法)第一条より抜粋
■指定難病とは?
難病のうち、①患者数が日本において一定の人数に達していない、②客観的な診断基準(またはそれに準ずるもの)が確立しているもの。 難病法で医療費助成の対象となっている。
国から医療費の助成を受けている患者は2023年3月末時点で全国に約104万人※1(日本人口の約0,8%※2)
※1 令和4年度衛生行政報告例 特定医療費(指定難病)受給者証所持者数,年齢階級・対象疾患別
※2 総務省統計局 人口推計(2022年10月1日現在)を母数とする